緑内障 |
part Ⅰ |
■ 緑内障 glaucoma /grüner Star とは
眼圧の影響を受け,①視野を中心とする視機能障害,または②視神経乳頭の変化,がみられるもので,眼圧を下降させることで,視神経障害の進行を阻止しうる,あるいは改善しうる病態である.病理的には,
乳頭部に於て,①篩板の機械的変形 または②循環障害により,軸索輸送が障害され神経節細胞の細胞死(視神経の消耗)をもたらす,慢性・進行性の視神経症である.
基本的に,❶原発緑内障[原発開放隅角緑内障(広義)と原発閉塞隅角緑内障],❷続発緑内障,❸先天緑内障[緑内障学会では „小児緑内障“]に分類する.

■ 危険因子
眼科的因子(環境因子①
眼 圧:重要な要素だが,基本的条件ではない?らしい.しかし,大きい変動幅は危険因子となる.
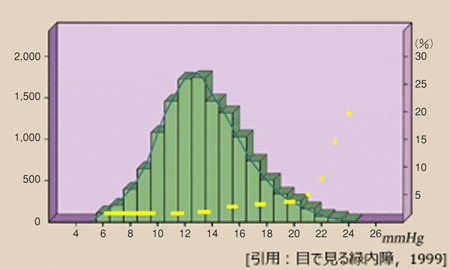
16mmHg 以上で,発症危険度が上がりはじめる.
23mmHg での危険度は 10%,
27mmHg では 50%,
35mmHg 以上では 100%.
視神経乳頭:直接,篩状板に圧がかかることから,眼圧に依存性の機械的障害部位である.乳頭は眼圧上昇で血管閉塞をきたしやすい部分として,乳頭内での微小循環障害を重要視する研究者も多い.
神経線維自体の細胞死も関与している可能性がある.乳頭部の形成異常と考えられる病態もある.
隅 角:房水流出抵抗の場.あるいは瞳孔ブロックの素因.
遠 視:狭隅角(と浅前房)があると,閉塞隅角緑内障 CAG のリスクファクター.
近 視:乳頭部の形成異常があると,開放隅角緑内障 OAG のリスクファクター.発症の相対危険度(オッズ比)は弱度近視で 2.3,中度〜高度近視で 3.3 とのことである(Ophthalmology 1999;106(10):2010–2015).
【 近視と緑内障 】
眼軸長:眼軸長が26.5mm 以上では11.2%,30.5mm 以上では23.1%がOAGへ進行する.対して,眼軸長23mm未満はCAGに関連する.
角膜厚:菲薄中心部厚はリスクファクター
人口統計学的に(環境因子②
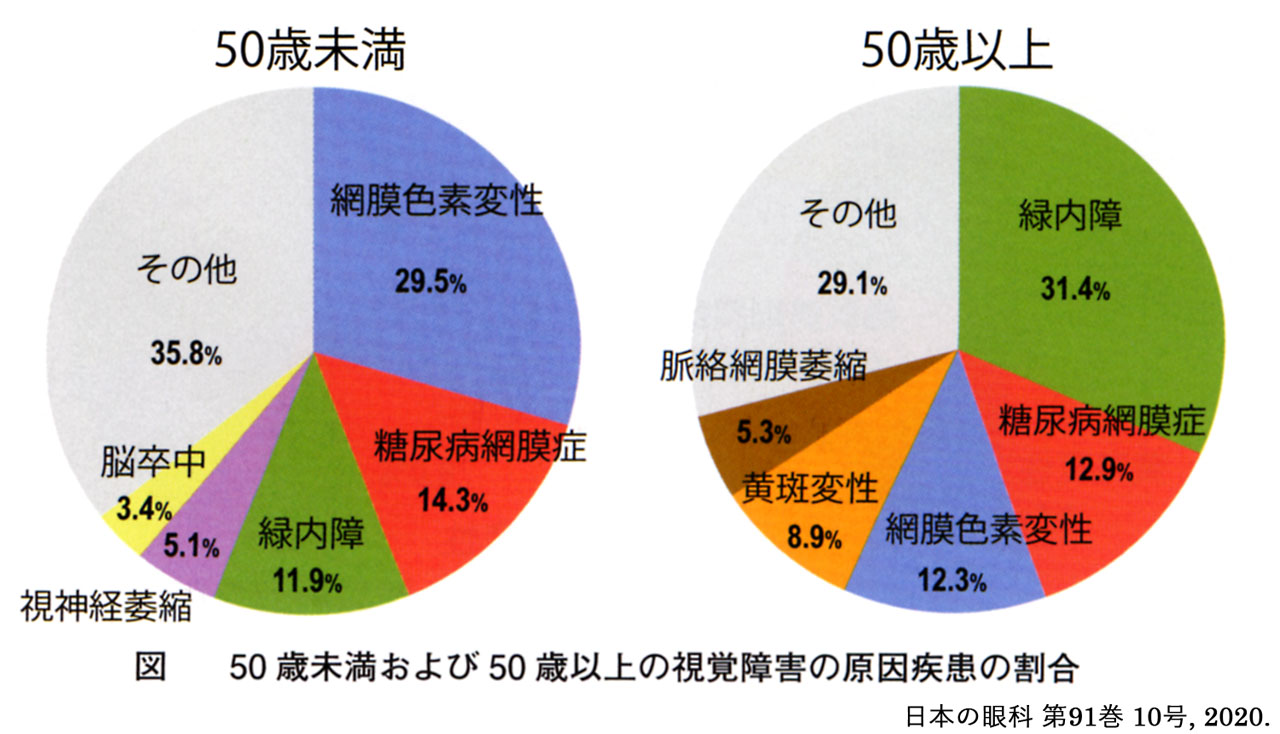
年 齢:高齢ほど,有病率は高い(病型に依るが40歳以上の5〜6%,
後天性失明原因の 一 か 二位
(Ⅰ;緑内障,Ⅱ;糖尿病網膜症,Ⅲ;加齢黄斑変性 など
性 別:男女差は,ないらしい. (研究報告によって バラつく
人種差: ?
全身的因子
高血圧:発症率・有病率を左右しない(統計解析では高眼圧に関連性が指摘されている.一方で,60歳以下では高血圧者のほうが開放隅角緑内障を発症しにくいとも ・・・
低血圧:低拡張期血圧は低灌流圧として危険因子になりうる.
糖尿病:開放隅角緑内障発症の危険因子.自律神経の不調や乳頭部血管の脆弱性に因る,とされる.
(血管新生緑内障は別に扱う
*開放隅角緑内障は2型糖尿病や心筋梗塞・虚血性脳卒中などの心血管病と遺伝的背景を共有している,とのレポートがある.
遺伝的因子
篩板周囲あるいは神経線維の代謝環境に遺伝要素は無視できない.
原発開放隅角緑内障での家族歴:同胞が緑内障では3.69倍,両親が緑内障の時は2.17倍,子が緑内障の時は1.12倍,とのデータがある(Arch Ophthalmol. 1994.
・MYOC/TIGR(GLC1A)ミオシリン:1番染色体.若年かつ高眼圧,常染色体優性
・OPTN(GLC1E)オプチニューリン:10番染色体.高年齢かつ正常眼圧
・WDR36(GLC1G):5番染色体
・NTF4(GLC1O)ニューロトロフィン4:19番染色体
・CDKN2:9q21.視神経・神経節細胞の脆弱性
・LOXL1:落屑緑内障
そのた,感受性遺伝子や遺伝子間相互作用などの
解析
が進められている.
その他
抗酸化力:酸化ストレスの軽減が注目されている.
社会的経済的因子:戸外の作業労働者>事務職で,罹患率の差があるとの見解がある.
![]()
眼圧の変動因子は房水量と循環血液量であり,房水量は産生と流出のバランスが,循環血液量は眼内動脈圧(脈絡膜血流量のほうか?)と上強膜静脈圧が影響する.疾患としては流出系統が問題になり,ⓐ主経路(線維柱帯流出路)の病的状態 ⇒ 抵抗の増大すなわち流出量の低下,ⓑ副経路(ぶどう膜強膜流出路)の病的状態 ⇒ 抵抗の減弱すなわち流出量の増加,となる.結果,前者では高眼圧となり,後者では低眼圧というのは言うまでもない.
【 ![]() 復習 】
復習 】
眼圧の異常といえば通常,高眼圧を指す.これは,房水産生の増加か流出抵抗(線維柱帯か上強膜静脈)の増加による.
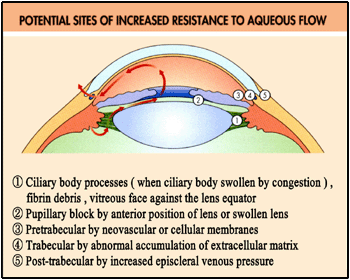
緑内障で指摘されるのは,房水の流出(通過)障害によって眼圧が上昇する病態である.眼内では,右図の❷❹に相当する2箇所が代表的な障害(通過抵抗)部位となる.すなわち,
◇ 後房から前房へ房水が移動する部分,特に虹彩裏面(瞳孔縁)と水晶体前囊とのすきま,❷
◇ 線維柱帯内ないし Schlemm管部分,❹
のそれぞれで圧較差が発生する.
◇ 原発開放隅角緑内障(広義)のうち本邦で重要視されている正常眼圧緑内障では,有意な通過抵抗は無い(つまり主原因は,隅角の問題ではない)とされている.
◇ 線維柱帯流出路は眼圧に応じて流出量が増減する.これにより通過抵抗が大きくなると眼圧上昇をきたす.抵抗の発生部位は傍Schlemm管組織のほか,Schlemm管内腔,集合管接合部で生じる可能性がある.
先天緑内障では“形成異常”のため,遅発型(いわゆる若年緑内障)ないし原発開放隅角緑内障のうち眼圧依存のタイプでは“発育異常・機能異常”のため,のような説明になる.これら(形成→発育→機能)をひとまとめにすると“隅角の異常により眼圧上昇をきたす”となる.内容的には,細胞外マトリクスの異常,線維柱帯細胞の異常,線維柱帯の構造異常などが指摘されている.
◇ 眼圧上昇,すなわち通過抵抗の増加は,
などであり,
先天性のほか“異常細胞外マトリクスの沈着”や“線維柱帯細胞の脱落”が,加齢変化のなかで“異常に進行”しているとも説明される.
✔ 眼外では,房水静脈 → 上強膜静脈 → 上眼静脈 → 海綿静脈洞,などの経路のいずれかでうっ滞が生じる時に流出抵抗の上昇と同じ状態となる(右図の❺またはそれ以降).動脈よりも静脈圧の上昇の方が影響が大きいといわれる所以である.頸部圧迫も静脈うっ滞をきたし眼圧上昇となり得る.
✔ 眼圧上昇が純粋に房水産生過剰による緑内障は存在しない,とされる.例外は,血液透析か ?
| 正常眼圧: | 統計学的に10〜20mmHg(平均15mmHg)である.久米島スタディによると緑内障罹患者を除く測定結果は 15.1±3.1mmHgであった.安全域には個人差がある,というのが緑内障での考えである. |
| 健常眼圧: | 生涯にわたり健常機能を維持しうる,個々に固有な安全範囲.これに拠り眼圧基準値の説明するときには注意を要する. |
| 脈 圧: | 心拍に同期.1〜3mmHg(2.1mmHg)ほど上下する. |
| 左右差: | 5mmHgを超えることはないとのことである.が,4mmHg以上の左右差があれば緑内障を疑うべきとの意見がある.左のほうが高い,という報告がある. |
| 体位変動: | 坐位より仰臥位で1〜2mmHgほど高い(上強膜静脈圧変動によるとされる.2〜4との記載もある). 通常の測定姿勢では日常眼圧の最低値をみている,と研究者は指摘している. 昔々 Schiøtz眼圧計が最新式だった頃,正常範囲は15〜25mmHgとされていたのは これかな ? *うつむき試験(暗室うつむき試験)は虹彩水晶体隔膜の前進による隅角閉塞環境の変化の影響をみる. |
| 日内変動: | 眼圧は,日内変動が観察される.体内時計とかかわりがあると考えられている.一般に夜間あるいは21時から24時あたりが低い.その後上昇し,早朝~午前中(9時から12時)で高い.午前3〜6時あたりがピーク,との記述の教科書もある.これにより,3〜6mmHgほどの変動幅が指摘されている.また,房水排出能は明期で高く,昼間の眼圧低下に関与している. 副腎皮質ステロイドの早朝時レベルと相関する,との報告がある.変動パターンは個人差があり一律ではないということも指摘されていることで,記述のバラつきはやむを得ないようだ.夜間の上昇はリスク因子,との報告がある.正常眼に比べOAG眼では変動のピークが3〜4時間ほど遅れるのだとか.変動幅も大きいそうである. (睡眠中は房水産生が減少する一方で閉瞼のため(?)角膜厚が103%ほどになる.未明あるいは早朝の高値は, 角膜厚の影響なのだろうか.姿勢の問題はどうなのだろうか.) |
| 季節変動: | 冬に高く,夏に低い(寒冷に因る交感神経亢進が上昇に作用すると考えられている. |
| 年 齢: | 若い年齢で高い.加齢により低下する.中年以降では女性のほうが高い. (女性のほうが肥満・高血圧の比率が大きく,眼圧を押し上げている,と説明される.) |
| 薬 物: |
a) 副腎皮質ステロイド薬,➽流出抵抗⤴(線維柱帯に異常細胞外基質が蓄積する b) 散瞳薬(α1受容体刺激,M受容体遮断)一般,向精神薬・胃腸薬の一部(抗コリン作動性薬)で ➽散瞳による瞳孔ブロックのリスク c) ChE阻害薬,M受容体刺激,➽流出抵抗⤵(毛様体筋の収縮・Schlemm管の拡張により排出量が増加する d) スルフォンアミド系薬剤,➽毛様体浮腫による毛様体ブロックのリスク e) 硝酸イソソルビド,ニトログリセリン,➽脈絡膜浮腫(血管拡張),散瞳 f) カフェイン ➽一過性に上昇(アデノシン受容体アンタゴニストとして ?).ただし日内変動内のレベル |
| 浸透圧: | 浸透圧は負の相関で眼圧に影響するので,高張浸透圧剤は減圧剤として治療に,飲水試験は緑内障負荷試験(誘発試験)として診断に用いられる. *飲水試験は多量に水を飲むと眼圧が上がるという経験的事実に基づく.水1000mL を(5分間くらいで一気に)飲み,45〜60分後に6mmHg以上(8〜10mmHg)上昇すると “流出抵抗大”とする. メカニズムとして,循環血液量が増加し脈絡膜血管の拡張をもたらす,房水分泌が増え瞳孔ブロックが悪化する,上強膜静脈圧が上昇し房水流出抵抗が増大する,飲水で交感神経系が活性化され眼圧上昇をきたす,等の指摘がある. 一方で,飲水後に膠質浸透圧は変化しない,脈絡膜厚と眼圧値に相関はない,などの意見もある. *血液透析中は血漿浸透圧の低下により,流出抵抗大では眼圧上昇がみられる. *通常の茶・コーヒーあるいはカフェイン量では影響しないと考えられる. |
| そのほか: | 長い眼軸長(近視で高い),高いBMI(肥満率として影響.体重の数値そのものは影響しない),高い収縮期血圧,糖尿病,喫煙(一過性に上昇.平均眼圧は非喫煙者より高いとか,日常的な喫煙習慣では高眼圧率に影響しないとか,のコメントもある.明確なデータはないが,乳頭内の循環障害を助長させる可能性はある.),閉瞼動作,心理ストレス(上昇傾向),いきむ(胸圧・腹圧があがるバルサルバ作用)と眼圧が上昇,吹奏楽器の演奏中は上昇, 全身麻酔(一般には20%ほど下降),飲酒(一過性に下降.ただし過度の飲酒習慣のある男性の高眼圧率は高い,とのコメントがある.良し悪しに関する明確なデータはない.),運動(一過性に下降),妊娠(一般には下降,妊娠高血圧腎症では上昇),など |
◇全身麻酔下では心拍数・血圧が減少することで脈絡膜血流量すなわち脈絡膜容積が減少し,眼圧が下降する.過換気すなわち動脈血酸素分圧の高さも血流量減少をもたらす.房水産生も減少する.交感神経が抑制され,房水産生が減少する.同じくして毛様体筋に於ては隅角が開き流出抵抗が下がる(縮瞳も).
血圧を瞬間的に上昇させるような条件では眼圧に影響することは確からしいが,いわゆる内科基礎疾患としての高血圧症で高眼圧はきたさないとのデータが多い.恒常的な動脈圧の上昇では眼圧への影響はわずかで,自動調節機構の作用と説明される.一方で眼圧の高いグループに高血圧の割合が高い,とのコメントもある.
◇なぜ眼圧は20mmHg なのか.
『毛様体の毛細血管圧は50mmHg 程度,血液(≒房水)の浸透圧は30mmHg 程度であり,これらの差が眼圧に相当する.』とのことである.静水圧と浸透圧の差かぁ ・・・
なお正常上限として20mmHg というのは applanation式眼圧計による本邦のデータが元になっている.外国のデータでは Schiøtz式眼圧計に依り21mmHg とされる.いずれも 平均値±2σ に拠る,とのことであるが統計的な処理では正規分布が前提となっている.現実には40代以降で正規分布を示さず,高値側に寄っていく.また緑内障眼での眼圧分布の問題や21mmHg以上では緑内障性視神経症の割合が増加することなどにより,臨床的には20mmHgを正常上限とする見方が主と思われる.
◇体内時計(
圧力とは普通,大気圧より高い状態を指す.内圧の計測manometryには,例えばクルマのタイヤ圧をチェックするには測定器をバルブに接続しタイヤ内と直結する.眼球内圧 IOP:intraocular pressureの計測に測定器を眼球に接続することは動物実験でもない限り現実的ではなく,眼科臨床では強角膜の外から間接的に,通常は角膜を変形させて内圧を知ることになる.これが眼圧 OT:ocular tensionで,両者は違うもの,と研究者は指摘している.とはいえ,
基本的にスタンダードなのは Goldmann眼圧計で,いくつかの眼圧計デザインの理論がある.
測定上の誤差要因
眼球壁硬性(力学特性)
最近では“ヒステリシス hysteresis”といっている.“ヒステリシス”とは加圧時と減圧時では角膜のひずみ(加圧時の変形と解除時の復元)がリニアではない,というようなことらしい.パラメータ化され,変形の範囲や程度が一定レベルを超えると緑内障の危険因子として,空気眼圧計の付加機能になっている.
眼球は短時間(秒単位)の変形では弾性体として反応し,長時間(分単位)の変形では粘性体として反応する.Maxwell bodyというのだそうだ.
硬性度は角膜厚に関連し,Goldmann眼圧計では0.52mmを標準として設計されている.
角膜厚
厚いと眼圧は高く,薄いと低く測定される.角膜厚15µm につき,眼圧1mmHg 程度の影響といわれる.
なお,生来の薄い角膜厚は眼球後部の脆弱性が疑われ,視神経障害のリスク因子となり得る.
角膜曲率
小さい(steep)と高く,大きい(flat)と低く測定される.カーブが急なほど一定面積を圧平するための圧を要する,ということだ.
ヒステリシス特性の低下,厚の減少と合わせ,LASIK術後は過小評価になる.
✔ これらは 角膜厚 と関連がある.
涙液量
涙液層の表面張力はおよそ4mmHg程度とか.これにより低眼圧ではより低値に測定される.
一般には涙が多いと Goldmann眼圧計の半円の輪が太く見えることで,外周に合わせると低く内周に合わせると高く測定される.
圧平面積
面積が広いと影響を受けやすい.広い面積を押し込むのはノンコンタクトトノメータである.
眼瞼・眼球の圧迫
測定中に開瞼させるためのアシストが誤差を生む.
触指:原始的には指で押してみる.ただしむやみにゴリゴリするものではなく,一応の「お作法」がある.実用化は1622年だそうである.Bowman(1862)により定量化が試みられた. N₋₃ ⟸ N ⟹ N₊₃ の七段階で評価する.
眼圧計 tonometer
圧力(P)は,単位面積(S)にかかる力(F)で大きさをあらわす.眼圧で用いる単位は水銀柱ミリメートル
Schiøtz眼圧計:indentation(圧入)式眼圧計
可動桿による角膜のへこみ量から眼圧を知る.平均眼(角膜厚0.5mm,弯曲度7.8mm,硬性度0.0215)を元に計算されているそうである.ヘタに測ったGoldmannより誤差は少ないことになっているが,自重があったり,メンテナンスも大変.自重を利用するのがトノグラフィである.
Goldmann眼圧計:applanation(圧平)式眼圧計の代表
S cm2 に対するFg重 は P=F/S ( g重/cm2 ).
Sを半径 r cm の円,水銀の比重を 13.6 として,
P=F/13.6S(cmHg )=10F/13.6πr2 (mmHg ).
13.6πr2= 1 の時
r=0.153 cm ,すなわち直径 3.06 mm の面に 1 g の加重で 10 mmHg が得られる.
言い換えると,直径 3.06 mm の円を作るために加える圧力で眼圧が知れる.角膜の弾性と涙液の表面張力が打消し合う面積,とも説明される.
Schiøtz式眼圧計に比べ角膜の硬性度の影響が少なく臨床的には安定した成績が得られるが,少々の習熟が必要である.
空気眼圧計:non−contact(非接触)式眼圧計
器械の操作以外は検者の習熟度に左右されにくい(が,検査をいやがる患者は少なくない).ただし,
最も角膜厚の影響を受ける器械,ということで屈折矯正角膜手術後の扁平・菲薄角膜では眼圧評価に注意を要する.
dynamic contour tonometer
rebound tonometer
コンタクトレンズ型眼圧計 Triggerfish
24時間の連続モニターが可能
そのた
ocular response analyzer
Tonometrie (von tónos, τόνος, griech.: „Druck;圧,Spannung;緊張“ und métron, μέτρον, griech.: „Maß;測定“)
眼圧が維持されている状態では,房水の産生と流出は平衡している.一定の圧を眼球(角膜)に加えると(変形により容積が減少し),一時的な眼圧上昇ののち房水が圧出され,時間の経過とともに眼圧は下降する.房水の流出と産生が釣り合う定常状態になると眼圧下降が止まる.ここまで,健常眼ではおよそ4分間である.要は,正常では圧迫により眼圧の低下がみられるが,流出抵抗があると低下しない.
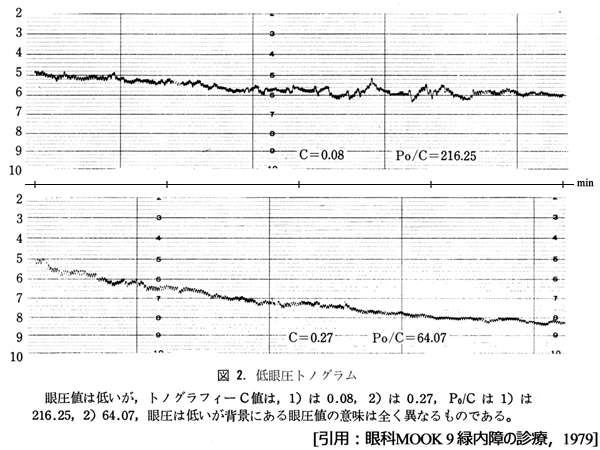
トノグラフィとはSchiøtz式眼圧計を用い,時間軸を横にとって眼圧の下降曲線を描く検査法である(眼圧計の自重が加圧になる).眼圧計の目盛りを所定の表
基本式は,房水流出量=房水流出率×(眼圧-上強膜静脈圧) .
1mmHgの加圧(眼圧上昇)に対する1分間の房水流出量が,流出率(aqueous outflow facility);C値(conductance)である.
単位がmmHg当たり毎分当たりの流出量μL(眼球容積の減少量)ということで,正常は0.2(μL/分/
流出路(conventional outflow)に障害がある緑内障では,房水流出率が低下し,トノグラフィの曲線は平坦となる傾向がみられる.図は,初圧は同等ながら上グラフは異常,下グラフは正常の眼圧下降を記録している(縦軸数字はSchiøtz式眼圧計の目盛り).
これにより緑内障の病態はかなり的確に把握され,その後の治療に役立つこととなる,・・・はずだったがしかし,個人差が大きい上強膜静脈圧を仮定とした上に強角膜硬性度の影響を受け,そもそもNTGと正常眼とでは選択性がないなど,
今では電気眼圧計の機能に残っているくらいで,臨床ではほとんどレガシーのようである ?
他方,治療薬の研究分野では ・・・・・
上記の基本式では,線維柱帯流出量(conventional outflow)を評価しているが,単純過ぎるとして,ぶどう膜強膜流出量(unconventional outflow)の項を加えた式も提示されている. → こちら で
(緑内障性視神経症 GON:Glaucomatous Optic Neuropathy 【 乳頭部の写真 】
乳頭部の緑内障性変化は,しばしば視野異常の検出に先行して認められる(preperimetric stage).
ただし,一般臨床の視野検査であることで,専門性の高い特殊検査に於てはこの限りではない.
乳頭部の形態変化は,
【 ![]() 復習 】
復習 】
⓵ 視神経乳頭陥凹(disc cup)の三次元的な拡大,
⓶ 乳頭辺縁部(neural rim)の菲薄化と辺縁切痕(rim notching),
⓷ 網膜神経線維層の萎縮または欠損(NFLD),
⓸ 血管偏位(┓のような走行,または乳頭縁で消えてしまう,というか途切れて追跡できない)
⓹乳頭周囲脈絡膜萎縮,など
である.
GONの本態は,視神経乳頭篩状板部での軸索障害によって引き起こされる網膜神経節細胞死である.
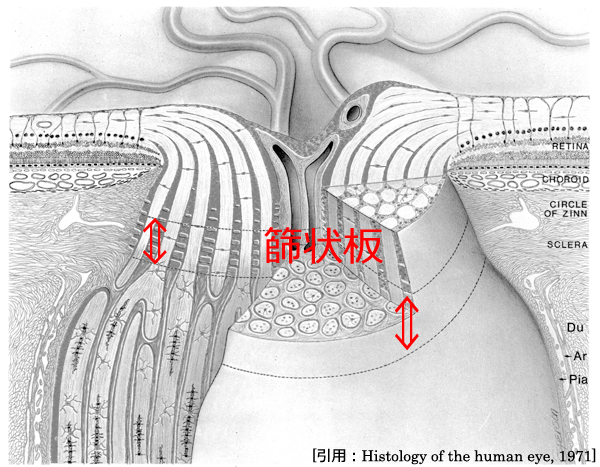
まず第一に,篩状板が凹み・変形することから脆弱性があると考える.眼圧の影響を受ける,というのは分かりやすい.耐えられない眼圧値まで上昇した状態で,視神経の損傷・ダメージが進行する.また,眼球運動は視神経付着部付近を中心としていることから,眼圧とは違う力学的ストレスが加わると考えられている.
篩状板にはコラーゲン線維の崩壊・弾性線維の変形・ムコ多糖の変性,篩状板内毛細血管の減少,アストロサイト(astroglia 星状膠細胞)の異常活性化(神経線維傷害に作用),などが起きている.これらにより篩板の伸展,後方への弯曲をきたし,篩板を通過する(視)神経線維が損傷される.軸索障害(原形質移動の遮断)のため神経栄養因子が枯渇すること,篩板周囲のグリア細胞の保護機能の低下が起きること等でアポトーシスに至る,と説明される.さらに篩板組織や網膜組織に対する自己抗体の関与が研究されている.
【 眼圧 vs 視神経障害 】
緑内障の第一段階が網膜神経節細胞軸索の消失,と考えられている.結果的に神経節細胞の消失をきたす.早期に影響を受けるのが大型神経節細胞(parasol細胞)と,小型神経節細胞(midget細胞)の中の青錐体系神経節細胞とのことである.いずれも,眼圧上昇に対して易障害性であるとされる.
【 ![]() 復習 】
復習 】
☑ 圧による篩状板変形⇒軸索輸送障害とするのが 機械的障害説 ,圧による乳頭部の血液灌流量低下が視神経障害をきたすとするのが 循環障害説 である.視神経乳頭へ直接作用するのは,硝子体圧である.ただし臨床的には,硝子体圧≒眼圧 と見做している.
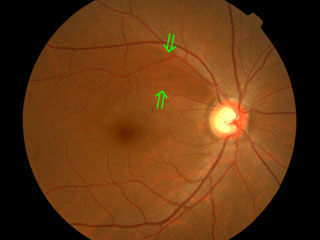
神経線維(神経節細胞軸索)の萎縮・消失は網膜表面の変色として認められる.具体的には表面の反射が消えるため暗く見える.視野異常が検出される前から観察されることで早期診断に有用な所見であるが,神経線維束は深部から消失し表面が残るためにある程度以上進行しないと見えてこない,とも云われる.
またOCTの解析では,神経節細胞層![]() 対応する
視野変化 】
対応する
視野変化 】
神経線維の消失と前後して,眼圧に押された篩状板は伸展・後弯し,各層孔がずれて軸索流を阻害する.その結果さらに神経線維の萎縮,神経節細胞死を生じる.
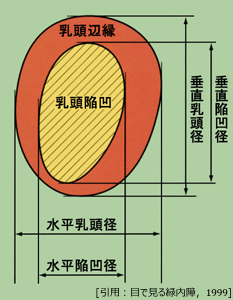
神経線維が減れば辺縁部(rim)が菲薄・萎縮する.結果的に陥凹部が拡大する.乳頭陥凹の大きさ(陥凹径)は,乳頭径(disc)に対する陥凹径(cup)の割合(比率)で表現する.これが,陥凹乳頭比(cup to disc ratio;C/D比)である.正常では水平C/D比のほうが大きいが緑内障では垂直C/D比のほうが大きい.特に初期では縦方向に陥凹の拡大が生じやすく進行は耳下方方向に向かうなどで,垂直C/D比が重要であると共に拡大方向が偏ることで非対称性となることも特徴的とされる.数値化できるC/D比は基本的な所見であるが,輪郭のわかりにくい場合が少なくないのが欠点である
(乳頭外縁や陥凹部の定義 ・・・ 言ってみれば線引き が難しい).
正常は0.3〜0.4 ということで,0.6を越えるようであれば精査を要するとされる.
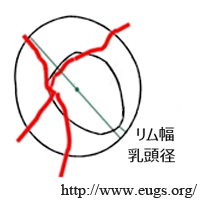
上記の如く,C/D比は垂直・水平という 暗黙の原則 があることで,実際の陥凹拡大つまり神経線維消失の方向とはズレが出る.これに対応するのが rim width to diameter;
病的陥凹は,篩状板が眼球後方に偏位することによって生じたものであることで,陥凹の深さにも注目する必要がある.これらをふまえた所見,視神経乳頭陥凹拡大⇔神経線維の萎縮・消失,が『緑内障性視神経萎縮』という病態である.
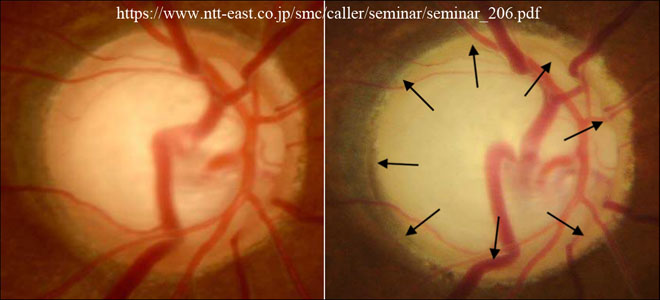
視神経軸索の組織学的消失による特長的な陥凹が ❶ 視神経乳頭部での所見である.これらは, ⒜乳頭辺縁部の変化,すなわちC/D比の増加(large cupping)やリム菲薄化(rim loss)ないしノッチ形成(rim notching;特に polar notching), ⒝陥凹底の弯曲(皿状化 saucerization),あるいは陥凹深度の増大,拡大した陥凹の底部あるいは,陥凹のスロープ中に取り残され露出した血管(bared vessel), ⒞篩状板組織の露出(laminar dot), ⒟網膜中心動静脈の鼻側偏位(displacement,nasal shift),あるいは走行の階段状のずれ(bayoneting),等である. 【 ラミナ ドット サイン 】
視神経軸索の消失は,網膜面では
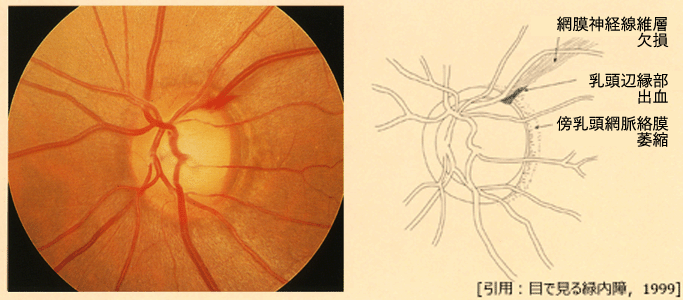 時に,❸ 乳頭近辺(左図では“辺縁部”)に出血がみられることがある.約80%は網膜神経線維層欠損部に一致するか,その近傍・健常部との境,特に黄斑側に多く出現し splinter hemorrhage と云う.正常者にも観察される(0~0.21%)とのことであるが,正常眼圧緑内障での出現頻度は50倍,緑内障における視野障害の進行危険度は20倍以上とされ,出血が消えた跡は神経線維も消えていたりする(すなわち視野障害が進行.緑内障進行の活動部位とも説明される).この所見が循環障害説の基になっているが,神経線維の機械的崩壊が先行し残った毛細血管網が破綻する状態との考え方が主である.また,高眼圧傾向あるいはコントロール不良を示唆するともいわれる.
時に,❸ 乳頭近辺(左図では“辺縁部”)に出血がみられることがある.約80%は網膜神経線維層欠損部に一致するか,その近傍・健常部との境,特に黄斑側に多く出現し splinter hemorrhage と云う.正常者にも観察される(0~0.21%)とのことであるが,正常眼圧緑内障での出現頻度は50倍,緑内障における視野障害の進行危険度は20倍以上とされ,出血が消えた跡は神経線維も消えていたりする(すなわち視野障害が進行.緑内障進行の活動部位とも説明される).この所見が循環障害説の基になっているが,神経線維の機械的崩壊が先行し残った毛細血管網が破綻する状態との考え方が主である.また,高眼圧傾向あるいはコントロール不良を示唆するともいわれる.
☑splinter hemorrhage:初めて注目したのはBjerrum先生(1889)とのこと.Drance出血(1970)とも言う.なお splinterはスペルに注意.
しばしば,❹ 傍乳頭脈絡膜萎縮(PPA)を伴う.PPAは,傍中心暗点の拡大と密接に関係している.
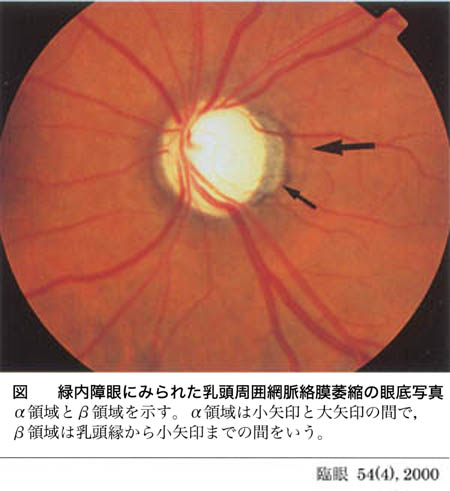
PPAは,乳頭縁に近い βⲻゾーンとその外側の αⲻゾーンに分ける.
βⲻゾーンは,網膜色素上皮が後退し大きな脈絡膜血管や強膜が透見される部分である.光学顕微鏡では,網膜色素上皮細胞は完全に消失して,Bruch膜が網膜下に露出した形になっている.また,視細胞数は著しく減少〜消失しているということで,視野では Mariotte盲点の拡大に相当する.
αⲻゾーンは不整な色素上皮による色素むらで脱色素あるいは過剰色素にみえる部分で,光学顕微鏡では,不規則な網膜色素上皮細胞が細胞内に多量の黒色色素を含んでいる.視野では Mariotte盲点周囲の相対暗点部に相当する.
病理組織像の検討によると,陥凹のエッジでは神経線維が90°以上の急角度で折れ曲がり篩状板に入ることにより,軸索流の停滞→神経線維の腫脹が生じ,これがエッジ部の網膜を押し返すことで βⲻゾーンが拡大する,と説明される.このほか,PPAは加齢以上の速度で拡大することで乳頭周辺の何らかの脆弱性・特に脈絡膜循環障害を示唆する所見とも考えられ,危険因子とされている.
PPA部では元は網膜(特に,乳頭縁・強膜輪近くの未完成の網膜色素上皮)が存在した部位ということでBruch膜や脈絡膜が残存するのに対し,いわゆるコーヌスでは強膜が露呈しその上に網膜はなく,網膜神経線維と内境界膜のみが存在する点で区別される.
そんなことで,重症あるいは進行中の緑内障に認められる所見であるが,“乳頭周囲脈絡膜萎縮”のほうは開放隅角緑内障で,“緑内障性暈輪”は閉塞隅角緑内障(の末期)で用いる.
★ PPAのフルスペリングはどっち ?
para- は „傍に・近くに・beside“のような意味で,peri- は „ぐるっと・周囲に・surrounding“のような意味合いである.そうすると,小さいのはpara,ひと回りするとperiとするんだろうね.
ま,語源は同じらしいし英語圏でも区別しないようなのだが,緑内障学会・日眼用語ではpara- を採用している(2017).
今度(2021)は併記するようになった.宗旨替えかい.
★ 補足資料:緑内障性視神経乳頭・網膜神経線維層変化判定ガイドライン
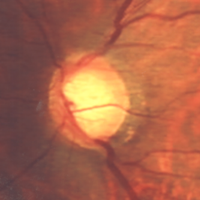
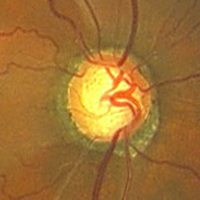
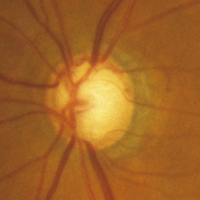
| タイプ | 局所虚血型 (局所障害型) | 近視型 | 加齢性硬化型 | 全体的拡大型 (びまん性障害型) |
| 陥凹形態 | 局所的に深く急峻 しばしば乳頭出血 | 浅く傾斜,同心性拡大 時に 乳頭出血 | 浅い皿型,同心性拡大 顕著なPPA,出血はマレ | 同心性拡大 出血はマレ |
 |  |  |  |
と,いうことで,次は 視野変化 の確認.
■ 緑内障治療薬
眼圧異常は房水の産生過剰か流出減少による.そういうことで,眼圧下降のために産生抑制か流出促進をねらう.
Ⅰ)交感神経作動薬 ・・・・・・・・
ⅰ.受容体非選択性刺激:経Schlemm管房水流出の増加(副経路も,(房水産生の減少
ⅱ.α₂受容体選択性刺激:房水産生抑制,副経路流出促進
ⅲ.受容体非選択的作動薬(アドレナリン(ドイツ語圏),エピネフリン(英語圏)
Ⅱ)交感神経遮断薬 ・・・・・・・・
ⅰ.β遮断(非選択):房水産生抑制,(副経路流出は抑制
ⅱ.α・β遮断:房水産生抑制,排出促進(副経路流出は抑制
ⅲ.α₁遮断:副経路流出促進,(房水産生抑制
Ⅲ)副交感神経作動薬 ・・・・・・・・ 主経路流出促進(毛様体筋の緊張により線維柱帯間隙が広がる,副経路流出は抑制(毛様体筋の緊張により毛様体筋内の間隙が狭まる.
ⅰ.Ach受容体作動薬(ピロカルピン)
ⅱ.AchE阻害薬(ジスチグミン)
Ⅳ)プロスタグランジン関連薬(FP受容体)・・・・・・・・副経路流出促進:毛様体筋の弛緩,結合組織の分解・再構築作用
Ⅴ)炭酸脱水酵素阻害薬・・・・・・・・房水産生抑制,網膜色素上皮細胞の水移送促進
Ⅵ)ROCK阻害薬・・・・・・・・主経路流出促進
Ⅶ)高張浸透圧薬・・・・・・・・硝子体容積減少
Ⅷ)イオンチャンネル開口・・・・・・・・主経路流出促進
・ROCKs って何だ ?
フルネームは Rhoⲻassociated coiledⲻcoil forming kinaseとか Rhoⲻassociated protein kinaseとか.旧日本語はRho結合キナーゼ.Rhoは低分子量GTP結合蛋白質の一つで、GTPを結合した活性化型とGDPを結合した不活化型の間を往復する分子スイッチとして細胞骨格(細胞形態 ・・ 神経上皮では極性や軸索の伸展など)の主な制御因子で,細胞内酵素の一種だそうです.
・ROCK阻害薬Y-27632 は,傍Schlemm管結合組織 に作用し,❶線維柱帯細胞間隙が変化,❷細胞外マトリクス産生の抑制,❸Schlemm管内皮細胞の巨大空胞の増加,
等により流出抵抗が下がるのだそうです.
EP2受容体はPGE2が結合する,プロスタグランジン受容体の一つ.omidenepagは線維柱帯流出路とぶどう膜流出路の双方に作用し眼圧下降を示すのがウリになっている.ちなみに現行のPG関連薬はPGF2αが結合する系,ということで主にぶどう膜流出路に作用する.それにしても文字の切れ目は,どこだい ? ここ omide・nepag かいな.また,囊胞様黄斑浮腫の発生が注目されている.
| 薬剤 | 点眼回数 | 作用 | |||
| 副交感神経 刺激 | ピロカルピン塩酸塩 | ① | 1日3回 | Ⓒ | |
| 交感神経 刺激 | ジピベフリン塩酸塩 | ② | 1日2回 | Ⓑ Ⓒ | |
| 炭酸脱水酵素阻害 | ドルゾラミド塩酸塩 | ③ | 1日2回 ~3回 | Ⓐ | |
| ブリンゾラミド | ④ | ||||
| 交感神経α1遮断 | ブナゾシン塩酸塩 | ⑤ | 1日2回 | Ⓐ Ⓑ | |
| 交感神経α1・β遮断/α2刺激 | ニプラジロール | ⑥ | 1日2回 | Ⓐ Ⓑ | |
| 交感神経α2刺激 | アプラクロニジン塩酸塩 | ⑦ | ※ | Ⓐ Ⓐ Ⓑ | |
| ブリモニジン酒石酸塩 | ⑧ | 1日2回 | |||
| 交感神経β遮断 | カルテオロール塩酸塩 | ⑨ | 1日2回 | Ⓐ (徐放性製剤は 1回) | |
| チモロールマレイン酸塩 | ⑩ | ||||
| レボブノロール塩酸塩 | ⑪ | ||||
| 交感神経β1遮断 | ベタキソロール塩酸塩 | ⑫ | |||
| プロスタグラジン関連 (プロスト系 | タフルプロスト | ⑬ | 1日1回 | Ⓑ | |
| トラボプロスト | ⑭ | ||||
| ビマトプロスト | ⑮ | ||||
| ラタノプロスト | ⑯ | ||||
| プロスタグラジン関連 (プロストン系 | イソプロピル ウノプロストン | ⑰ | 1日2回 | イオンチャネル開口 Ⓑ Ⓒ | |
| プロスタグラジン関連 | オミデネパグ イソプロピル | ⑱ | 1日1回 | Ⓑ Ⓒ | |
| ROCK阻害薬 | リパスジル塩酸塩 | ⑲ | 1日2回 | Ⓒ | |
| 配 合 剤 | ラタノプロスト + チモロールマレイン酸 | ⑳ | 1日1回 | Ⓐ房水産生抑制 Ⓑ房水流出促進:ぶどう膜流出路 Ⓒ房水流出促進:線維柱帯流出路 | |
| トラボプロスト + チモロールマレイン酸 | ㉑ | ||||
| タフルプロスト + チモロールマレイン酸 | ㉒ | ||||
| ラタノプロスト + カルテオロール塩酸塩 | ㉓ | ||||
| ドルゾラミド + チモロールマレイン酸 | ㉔ | 1日2回 | |||
| ブリンゾラミド + チモロールマレイン酸 | ㉕ | ||||
| ブリモニジン + チモロールマレイン酸 | ㉖ | ||||
| ブリモニジン + ブリンゾラミド | ㉗ | ※ レーザー照射1時間前,及び照射直後に術眼に1滴ずつ | |||
|---|---|---|---|---|---|
商品名:①サンピロ,②ピバレフリン,③トルソプト,④エイゾプト,⑤デタントール,⑥ハイパジール,⑦アイオピジン,⑧アイファガン,⑨ミケラン,⑩チモプトール・リズモン,⑪ミロル,⑫ベトプティック,⑬タプロス,⑭トラバタンズ,⑮ルミガン,⑯キサラタン,⑰レスキュラ,⑱エイベリス,⑲グラナテック,⑳ザラカム,㉑デュオトラバ,㉒タプコム,㉓ミケルナ,㉔コソプト,㉕アゾルガ,㉖アイベータ,㉗アイラミド,
・PG関連薬:日内変動を抑制し,眼圧下降作用が良好である.副作用に注意が必要であるが第一選択薬となっている.一過性の視覚変調が問題になる以外は点眼のタイミングを選ばない.
・交感神経β遮断薬:夜間は交感神経の活動が下がり,β遮断薬の効果がない.一般的な生活パターンでは,朝の点眼が効果的である.カルテオロール以外は表面麻酔作用があり,角膜上皮障害をきたしやすい.全身的副作用にも注意(点眼後,各組織の受容体には薬理作用を発するに十分な濃度で達するとのことである.β₁作用として循環器,β₂作用として呼吸器に対する作用が無視できない.
・炭酸脱水酵素阻害薬:夜間の房水産生抑制も期待できる.一方で,毛様体浮腫をきたすことがあり,水晶体の前方移動に伴う隅角閉塞のリスクがある。
✔点眼後,薬剤は結膜囊→テノン囊→球後部へ拡散し,乳頭部組織や後極部脈絡膜の血流量に影響する.
眼循環改善作用
神経保護作用
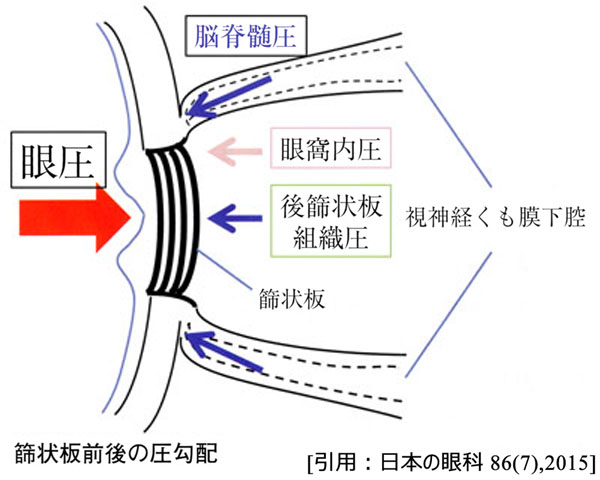
◆ 眼圧と脳圧について 【 脳脊髄圧の立場で 】
硝子体圧(眼内圧)に対抗しているのは基本的に頭蓋内圧(脳脊髄圧)である.そして両者を隔てているのが 篩状板 lamina cribrosaである.
ちなみに,正常な脳圧を側臥位で100〜150mmH₂O(≒8〜11mmHg)として,眼圧を10〜20mmHg(≒136〜272mmH₂O)とすると,眼圧≧脳圧であるのが生理的とわかる.
(なお,0℃での水銀の密度は13.6g/cm³,
標準重力加速度は9.8m/s² により,
1mmHg(torr)=13.6×9.8 Pa あるいは1013∕760 Pa,
眼圧が上がれば眼圧≫脳圧となる.脳圧が上がれば眼圧<脳圧となる.脳圧の上昇と眼圧の低下という圧勾配の変調は,同等の病態であることが想像される.すなわち,両者とも乳頭が腫脹する(低眼圧では乳頭浮腫.脳圧亢進ではうっ血乳頭).同じように,脳圧の下降と眼圧の上昇も同等であるはずである.
眼圧の上昇はここでのテーマである緑内障と関連する.脳圧が低下した時の視神経乳頭の所見はよくわかっていない
(緑内障患者の脳圧は低い,との報告 2008 があった).
臨床報告や動物実験での脳圧低下は緑内障性視神経障害 GON をきたす,とのことであるが,コトは簡単ではないらしい.
原発緑内障というのは篩状板(の脆弱性)に原因があることを意味し,脳圧低下による GON はあくまで続発緑内障の範疇になる,と研究者はコメントしている.
では,眼圧はどこまで上昇しうるものなのか.
眼圧の病的上昇は房水の排泄障害による.房水が分泌され続ければ眼圧は上昇を続け,やがて ・‥… ?.房水は毛様体上皮で血漿から産生されることから,毛様体の血流が必要である.眼圧が毛様体血管を圧迫し,血行停止状態になれば房水産生は止まる.眼内循環の収縮期血圧が眼圧の上限である.毛様体の毛細血管圧は50mmHg程とのことである.
眼内循環は網膜系とぶどう膜(毛様)系があるが,臨床的に網膜中心動脈圧については眼底血圧という.眼底血圧は平均60∕38mmHg程である.通常,ぶどう膜血圧は測定できないが眼底血圧で代用すると,現実的な眼圧の上限がわかる.実際,眼圧計の目盛は80未満までである.なお眼底動脈で測定した血圧は,眼動脈血圧と考えられている.
また静脈圧は,動脈圧の1∕3程となり,眼圧と血圧の拮抗によってまず静脈,そして動脈の拍動が観察されることになる.
2024
【プリントアウトは縮小80%を推奨】